Montrer le sommaire Cacher le sommaire
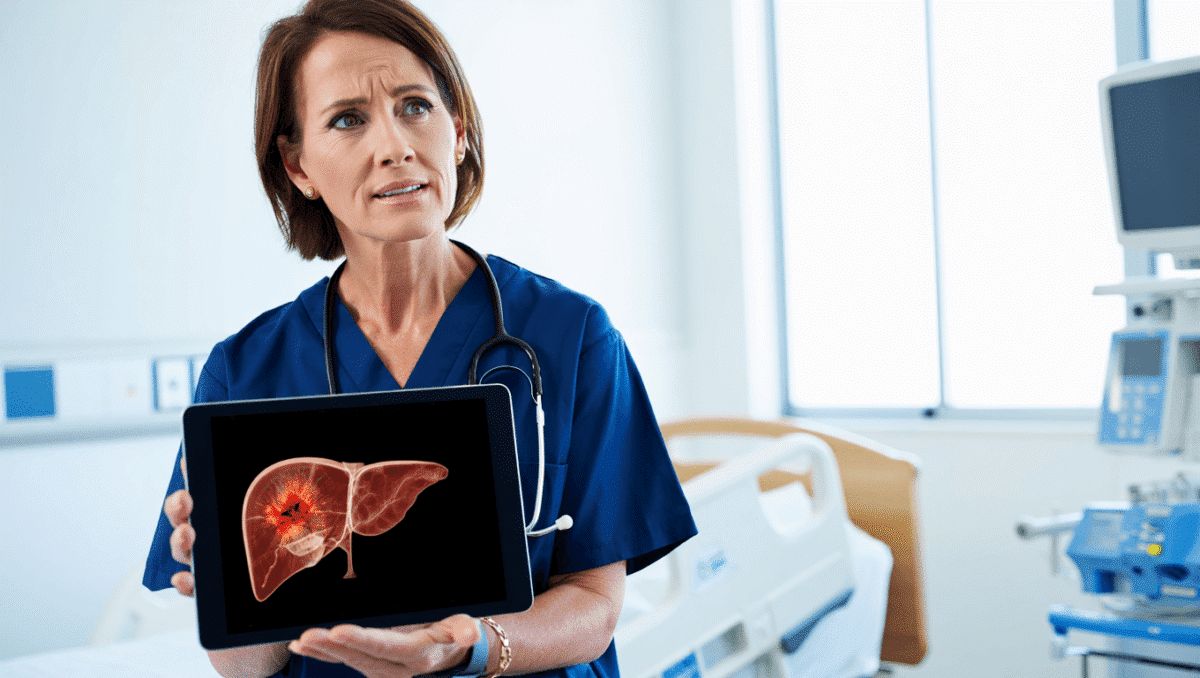
Le cancer du foie figure parmi les pathologies hépatiques les plus redoutées en raison de sa présentation souvent sournoise et de son agressivité. Cet article propose un panorama pragmatique et moderne destiné aux cliniciens et aux soignants en première ligne, avec des repères sur la détection, le diagnostic et les stratégies thérapeutiques. Vous trouverez ici des priorités pratiques et des points de vigilance fondés sur les preuves, tout en intégrant les notions de prévention et de suivi adaptées aux patients à risque.
Qu’est-ce que le cancer du foie ?
Le terme le plus courant pour ce cancer reste carcinome hépatocellulaire, abrégé HCC, qui prend naissance dans les cellules du foie. Il existe d’autres tumeurs hépatiques primitives et des métastases hépatiques d’origine digestive ou mammaire, mais le HCC représente la majorité des cas.
Comment prendre soin de soi au rythme des saisons : conseils ancestraux et modernes ?
Comment éviter les carences nutritionnelles en adoptant un régime végétarien ?
La physiopathologie associe généralement une lésion hépatique chronique à une transformation cellulaire progressive. Les cliniciens doivent garder à l’esprit que la prévention et la surveillance de la cirrhose diminuent significativement le risque d’apparition.
Quels sont les facteurs de risque ?
Plusieurs facteurs favorisent l’apparition d’un cancer du foie et leur détection reste un axe de prévention majeur. La cirrhose est le terrain le plus fréquent, quelle que soit l’étiologie.
- Hépatite B chronique et hépatite C chronique non traitée
- Consommation alcoolique chronique et stéatohépatite métabolique (NASH)
- Exposition à l’aflatoxine et certaines maladies héréditaires rares
- Diabète, obésité et syndrome métabolique
Quels symptômes doivent alerter ?
Les signes cliniques peuvent être discrets aux stades initiaux, c’est pourquoi la surveillance ciblée est essentielle. Une fatigue persistante, une douleur ou une gêne dans l’hypochondre droit, une perte de poids inexpliquée ou une masse palpable doivent attirer l’attention.
Parfois, l’ictère ou des signes d’insuffisance hépatique apparaissent lorsque la tumeur est déjà volumineuse. Les plaintes non spécifiques imposent de penser au diagnostic chez les patients à haut risque.
Comment confirmer le diagnostic ?
Quel est le rôle de l’imagerie ?
L’imagerie remplit la fonction clé pour l’identification et la stadification tumorale. L’échographie de surveillance reste la modalité initiale pour les patients cirrhotiques et doit être réalisée tous les six mois pour les sujets à risque élevé.
Le CT-scan et l’IRM ont une place centrale pour caractériser la lésion, évaluer la vascularisation et planifier le traitement curatif ou loco‑régional.
Quels marqueurs biologiques utiliser ?
Le dosage de l’alpha‑foetoprotéine (AFP) peut soutenir le diagnostic mais ne remplace pas l’imagerie. Une élévation significative de l’AFP chez un patient à risque doit conduire à des investigations complémentaires.
Quand proposer une biopsie hépatique ?
La biopsie n’est pas toujours nécessaire lorsque l’imagerie est caractéristique du HCC. En revanche, elle devient utile pour les lésions atypiques, pour orienter des traitements expérimentaux ou pour confirmer un diagnostic quand l’imagerie et les marqueurs restent discordants.
Quelles sont les options thérapeutiques ?
Quelles interventions chirurgicales ou curatives existent ?
La résection hépatique et la transplantation demeurent les seules approches réellement curatives. Le choix dépend du volume tumoral, de la fonction hépatique résiduelle et de l’état global du patient.
Une sélection rigoureuse des candidats optimise les résultats et réduit les risques opératoires.
Quels sont les traitements loco‑régionaux ?
Les techniques comme l’ablation par radiofréquence, la chimioembolisation (TACE) ou l’embolisation par radio‑éléments offrent des alternatives quand la chirurgie n’est pas possible. Elles permettent souvent un contrôle local prolongé et peuvent servir de pont à la transplantation.
Quelles thérapies systémiques et nouvelles approches ?
Les inhibiteurs de tyrosine kinase et les immunothérapies ont transformé la prise en charge des formes avancées. Les protocoles combinant anti‑angiogéniques et immunomodulateurs montrent aujourd’hui des bénéfices en survie pour certains patients.
Quel suivi et quelles mesures de prévention recommander ?
Un programme de dépistage adapté réduit la mortalité par diagnostic précoce. Les personnes atteintes de cirrhose doivent bénéficier d’une échographie hépatique tous les six mois associée ou non au dosage de l’AFP selon les recommandations locales.
La prévention primaire repose sur la maîtrise des facteurs de risque et le traitement des hépatites virales. La vaccination contre l’hépatite B et l’accès aux antiviraux pour l’hépatite C restent des leviers majeurs.
- Surveillance échographique semestrielle pour les patients cirrhotiques
- Vaccination contre l’hépatite B et dépistage des hépatites virales
- Lutte contre l’alcoolisme et prise en charge du syndrome métabolique
Quand adresser votre patient à un centre spécialisé ?
La coordination précoce avec une équipe multidisciplinaire améliore les parcours de soins. Vous devez orienter rapidement vers des spécialistes toute personne présentant une lésion suspecte à l’imagerie ou une détérioration rapide de la fonction hépatique.
Les situations de référence incluent la possibilité d’une résection curative, l’éligibilité à une transplantation et la discussion d’options thérapeutiques innovantes ou d’essais cliniques. Pensez aussi au soutien palliatif lorsque les traitements curatifs ne sont pas envisageables.